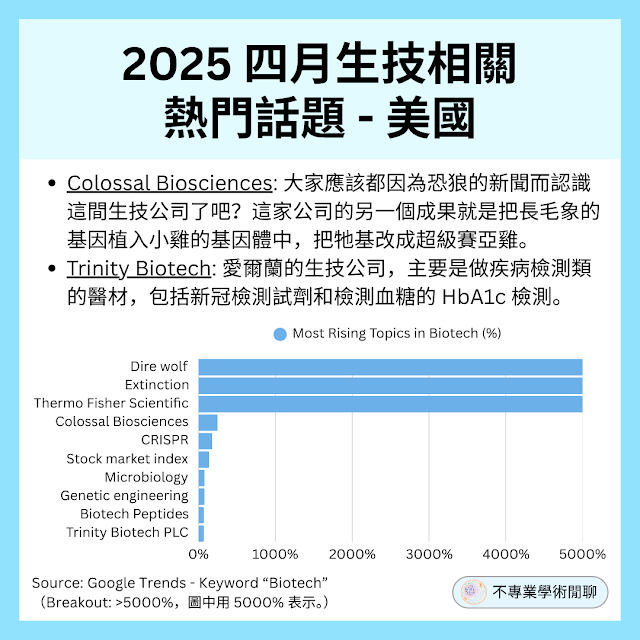
這種現象被稱為天花板效應(Ceiling Effect)或學習停滯期(Plateau)。在學習的初期,進步通常很顯著,但隨著技能趨於精熟,單靠大量的重複練習,進步幅度會越來越小,最終卡在一個難以突破的關卡。
這篇日本 Sony Computer Science Lab (Sony CSL) 和鋼琴家合作,開發出了一種機器手掌幫鋼琴家突破練琴天花板。
▋學鋼琴的天花板效應
如果學過琴大概可以了解這個感受,即便你看得懂譜,知道要彈哪個音,但並不知道要怎麼準確得彈出來,大多數的時候是自己練習,感覺那個指法,然後讓老師糾正,腦中模擬正確的彈法大概是怎樣後,再自己反覆練習。不過,有時候練了半天手指都快斷了,還是被老師說不對,就算老師示範了,但畢竟老師也不是用你的手彈,那種細微的肌肉協調與觸鍵感受,真的很難僅靠觀察和模仿就心領神會。
這時候如果有個機器手掌,你戴上去後,讓你直接感受和練習正確的彈法,減少試錯,讓手指不用那麼累,但可以很快地抓到那個感覺,這種被動式學習不就可以達到事半功倍的效果?
▋Sony 的骨骼機器人
Sony CSL 的研究團隊開發了一款手掌機器人 — 外骨格ロボット (exoskeleton robot),可以讓每根手指個別進行彎曲運動。
它的核心理念是:透過被動式訓練,直接給予使用者精確的體感資訊(Somatosensory Information),讓身體記住從未體驗過的高階動作。
這和之前研究不同的地方在於以往都是用在幫助進行簡單的運動,或是幫助初學者學習,例如重複做某個簡單的動作,或是幫助患者復健之類的,但並不知道這種被動式學習用在專家身上的效果如何。
▋專業鋼琴家的試驗
研究團隊找來 30 位專業鋼琴家試用這個骨骼機器人,這些鋼琴家都在音樂學院主修鋼琴,八歲以前就開始學琴,20 歲以前練琴時數已超過 10,000 小時,且皆為右撇子。
▍實驗一:被動訓練真的能突破瓶頸嗎?
首先,研究團隊需要先確認被動式訓練真的能幫鋼琴家突破練習天花板。
他們讓這些專業鋼琴家先在家中練習兩個禮拜,練習的項目分成複雜和簡單兩種:
- 複雜動作組 (Complex Group):同時彈 D & F keys (食指和無名指)和同時彈 E & G keys (中指和小指),彈琴者要在「食指與無名指」和「中指與小指」之間快速地交替按鍵,「同時」是指要真的同時按下那兩個琴鍵。大家可以自己在桌上試試看,有學過鋼琴就知道這很難,我自己是無名指較無力,很難和食指同時按下去,更何況兩種交互彈。😂
- 簡單動作組 (Simple Group):同時彈 D, E, F, G 這四個鍵。

他們每天要每種各練 30 次,共約 10 分鐘左右,每天練兩次。研究人員會在這段期間透過感測器測量彈湊速度,確認他們的演奏速度有進入了停滯期,沒有顯著進步。
兩個禮拜後,鋼琴家們被隨機分成複雜和簡單兩組,接受骨骼機器人 30 分鐘的被動式手指訓練。
▫️ 實驗結果
只有用骨骼機器人做複雜動作訓練的鋼琴家,其彈奏速度在訓練後有明顯變快,而且這個練習效果可以維持至少一天。用機器人做簡單動作練習的表現則沒有任何改變。
可能有人會想說,會不會速度變快了,彈的就不準確了呢?
並沒有哦,雖然速度變快了,但準確度並沒有被犧牲掉。
另外,透過分析肌肉活動,發現複雜動作組的鋼琴家在訓練後,其肌肉的協調變得更有效率。
▫️ 結論:被動式感官體驗確實可以突破專家級運動技能的瓶頸,但必須是複雜的動作才有用。在專業鋼琴家身上,只需用骨骼機器人提供做 30 分鐘的被動式法訓練,就可以有效的加強肌肉協調,提升彈奏速度且依然準確。

▍實驗二:快速且複雜的被動式訓練才有效
接著,他們測試不同的訓練方式,看是哪一項動作可以有效提升技能。
在這個試驗中,60 位參與的鋼琴家被隨機分成五組接受不同的被動式訓練。
1. 慢速複雜組 (Complex-Slow):跟實驗一的複雜指法訓練一樣,但每秒只需 D & F 和 E & G 交互彈一輪。
2. 快速複雜組 (Complex-Fast):跟實驗一的複雜指法訓練一樣,但每秒需完成 4 個交互循環。
3. 快速簡單組 (Simple-Fast):跟實驗一的簡單指法訓練一樣,但每秒需彈 4 個循環。
4. 主動練習組 (Active):沒有用骨骼機器人進行被動式訓練,而是自己練習。
5. 休息組 (Rest):不進行任何訓練。
鋼琴家在訓練前後需接受以下三種測試,用以比較訓練前後的差異。
1. 用右手彈複雜指法
2. 用左手彈複雜指法
3. 用右手彈簡單指法
鋼琴家需用自己最快的速度去進行這三種測試,每種各彈 5 秒。
▫️ 實驗結果
只有進行快速複雜被動訓練的鋼琴家在複雜指法上的速度明顯增加,其他四組在訓練前後都沒有顯著的進步,也就是說,被動式訓練只對複雜且快速的技能提升有用。
但是!雖然他們是用右手進行被動式訓練,但他們的左手技能也有進步,表示這個訓練效果是可以跨手轉移的!

▍實驗三:不只提升技能,更重塑大腦。
最後,他們想知道因被動式訓練能造成的技能提升是否跟是透過影響大腦的皮質脊髓系統(corticospinal system)。
跟實驗一很類似,28 位鋼琴家被分成兩組分別進行 30 分鐘的簡單指法和複雜指法的被動式訓練,兩個訓練都是每秒完成四輪。
在訓練前和訓練後做測試:用最快的速度在 5 秒內彈 5 次複雜指法,兩手都要測試。
同時,也用 TMS (Transcranial Magnetic Stimulation) 刺激參與者大腦的運動皮質(primary motor cortices, M1),並記錄下引發的非自主性手指運動。研究團隊可透過分析被誘發的動作模式在訓練前後的變化,推測大腦中控制手指運動的神經迴路圖是否發生了重組。
▫️ 實驗結果
跟前兩個實驗一樣,只有接受複雜指法訓練的鋼琴家在彈奏速度上都明顯進度了,而且雖然只訓練右手,但左手的彈湊速度也有變快。
在大腦的影響上:
- 受訓練的右手:控制右手的左腦運動皮質在 TMS 刺激後所引發的動作模式,在被動式訓練後產生明顯的變化。
- 未受訓的左手: 刺激控制左手的右腦運動皮質所引發的動作模式,在訓練前後沒有任何明顯的改變。
也就是說,被動式複雜動作訓練所帶來的技能提升,和大腦皮質脊髓的神經可塑性(neuroplasticity)有關。
▋總結:突破瓶頸的關鍵在於「超前體驗」
面臨停滯期的鋼琴家可透過骨骼機器人進行被動式訓練,突破天花板效應,獲得進一步的指法精進,而且最神奇的是這種訓練效果還可以轉移到未經訓練的另一隻手上。
不過,只有快速複雜的訓練有用,簡單或速度慢的練習都沒用,也就是說突破技能瓶頸的關鍵在於體驗從未有過的、更高階的感官經驗。
不知道這種被動式訓練是指對專業鋼琴家有用嗎?如果是我這種半吊子的想練複雜的指法,也可以用骨骼機器人來讓自己練琴練得事半功倍嗎?😆
☕️ 如果你喜歡這篇內容,歡迎賞一杯咖啡。😊
合作邀約: nonproscience@gmail.com
📍 文稿:科普文、公司文、產業文等等
📍 諮詢:實驗設計、加拿大研究所、生科產業
Reference: S Furuya, T Oku et al. Surmounting the ceiling effect of motor expertise by novel sensory experience with a hand exoskeleton. Science Robotics (2025) DOI: 10.1126/scirobotics.adn3802